Cuando una persona sangra de manera severa —en un accidente, en una cirugía complicada, en un campo de batalla— el tiempo que tarda en formarse un coágulo puede ser la diferencia entre sobrevivir o no. El cuerpo humano tiene sus propios mecanismos de coagulación, pero son lentos, mecánicamente frágiles, y en condiciones de daño masivo pueden ser insuficientes. Los productos disponibles para acelerar ese proceso existen, pero también tienen limitaciones importantes.
El 29 de abril de 2026, la revista Nature publicó un estudio del equipo de Jianyu Li, profesor de ingeniería mecánica en McGill University y titular de la Cátedra de Investigación de Canadá en Reparación y Regeneración de Tejidos, que presenta un método radicalmente distinto para detener el sangrado: el "click clotting", un coágulo de diseño que se forma en cinco segundos y que es trece veces más resistente a la fractura y cuatro veces más adhesivo que un coágulo sanguíneo natural.
Qué significa "click" en química
La palabra "click" en el nombre del método no es metafórica. Proviene de la química clic, un conjunto de reacciones químicas de alta especificidad, velocidad y compatibilidad biológica que en los últimos años se volvieron centrales en la farmacología y la bioingeniería.
La idea básica de la química clic, por la que Karl Barry Sharpless, Morten Meldal y Carolyn Bertozzi recibieron el Nobel de Química en 2022, es que ciertas moléculas reaccionan entre sí de manera extremadamente selectiva —"clic"— sin producir subproductos tóxicos y sin interferir con el entorno biológico circundante. Es una química que parece diseñada para ser usada dentro del cuerpo.
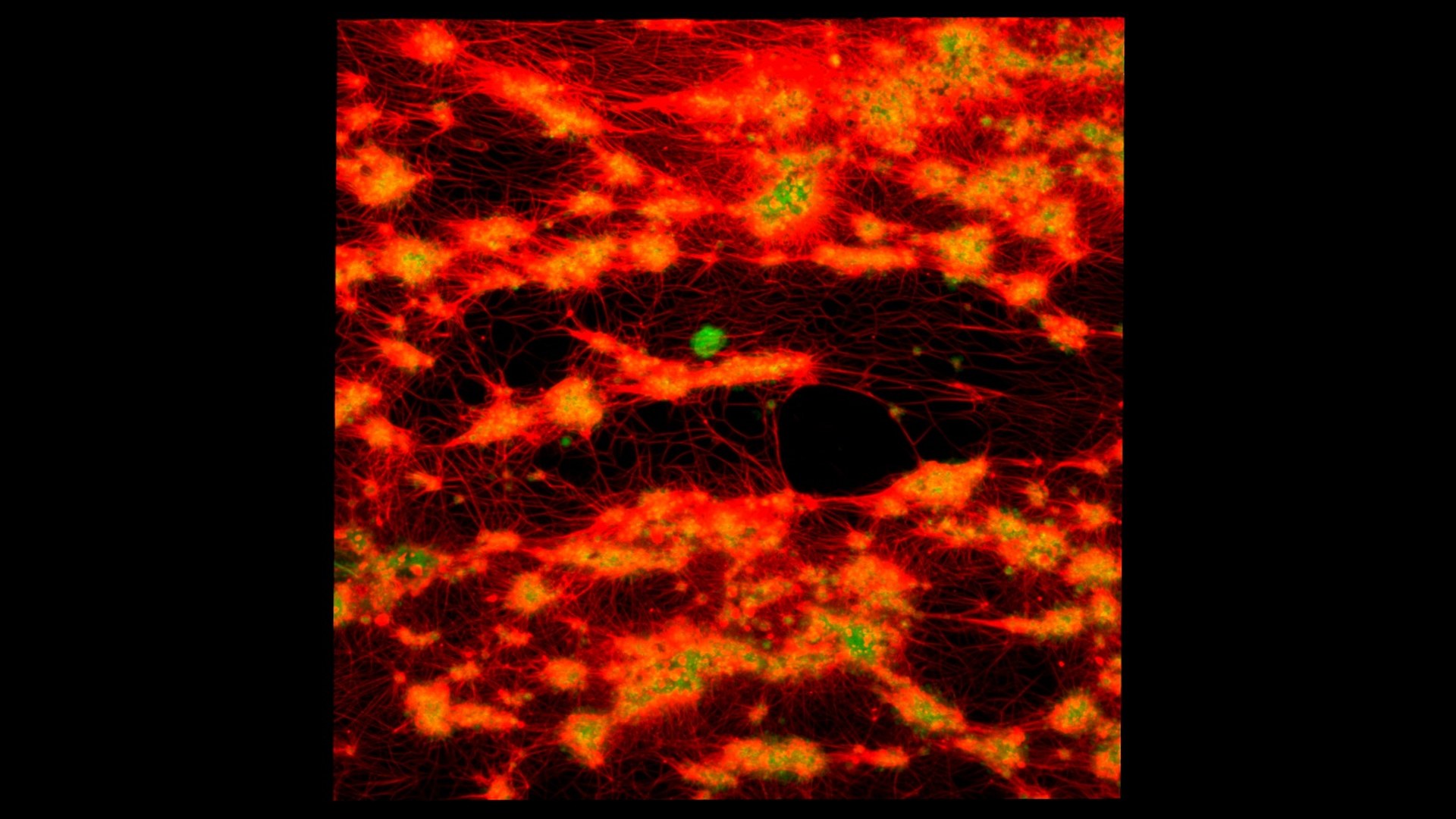
Lo que Li y su equipo hicieron fue aplicar esa lógica a los glóbulos rojos. En el proceso de click clotting, se añade al sangre un agente que activa una reacción química rápida sobre las proteínas de la superficie de los eritrocitos. Esas proteínas se enlazan entre sí formando una red densa, lo que convierte la suspensión de glóbulos rojos en un gel sólido en aproximadamente cinco segundos. El resultado es lo que los investigadores llaman un "citogel".
Por qué los coágulos naturales fallan
Para entender qué tiene de especial el citogel, hay que entender qué tiene de problemático el coágulo natural. Cuando hay una herida, el organismo activa una cascada de señales que terminan en la formación de fibrina, una proteína que construye una malla y atrapa plaquetas y glóbulos rojos para taponar el punto de sangrado. Es un sistema sofisticado y eficaz en condiciones normales.
El problema es que los coágulos naturales son mecánicamente débiles. Se fracturan con relativa facilidad ante la presión de un flujo sanguíneo activo. Y en situaciones de daño masivo —una laceración arterial, una hemorragia interna por trauma— esa fragilidad puede ser fatal: el cuerpo forma el coágulo, la presión lo rompe, y el ciclo se repite sin que el sangrado se detenga.
Los productos comerciales disponibles para acelerar la hemostasis también tienen limitaciones. Algunos están basados en quitosano —un polisacárido derivado de exoesqueletos de crustáceos— y producen coágulos que, aunque más rápidos, resultan frágiles y pueden romper las membranas de los glóbulos rojos, con consecuencias adversas para los tejidos circundantes.
El citogel evita esos problemas. La reacción química no destruye los glóbulos rojos: los conecta entre sí preservando su integridad. Y la estructura resultante es, numéricamente, muy superior a la natural: trece veces más resistente a la fractura, cuatro veces más adhesiva.
Los resultados en animales
El equipo probó el citogel en modelos de roedor con heridas en tejido hepático, un tipo de daño particularmente difícil de tratar por la alta vascularización del hígado y la velocidad con que puede producirse una hemorragia fatal en ese órgano.
Los resultados mostraron que el citogel detuvo el sangrado con mayor eficacia que los productos de uso clínico actuales. El análisis de los tejidos después del tratamiento mostró que los animales tratados con citogel presentaban mejor regeneración de los tejidos dañados, mínima reactividad inmune y ninguna toxicidad en órganos.
Ese último punto es especialmente relevante. La barrera entre un producto promisorio en laboratorio y uno que puede usarse en humanos es alta, y la biocompatibilidad —que el material no genere reacciones adversas, no acumule toxicidad, no interfiera con la función normal del organismo— es uno de los criterios más exigentes. Los datos preliminares del estudio sugieren que el citogel cumple esa condición, aunque los autores son cuidadosos en señalar que se necesita mucha más investigación antes de pensar en uso clínico.
El proceso de preparación
Un aspecto práctico del método es cómo se prepara el material. El citogel puede fabricarse de dos maneras: usando la propia sangre del paciente (coágulo autólogo) o usando sangre de un donante (coágulo alogénico).
El coágulo autólogo requiere alrededor de veinte minutos de preparación. Eso lo hace útil para procedimientos programados —cirugías donde se sabe de antemano que puede haber sangrado intenso— pero no para emergencias donde el tiempo es crítico. El coágulo alogénico, preparado con sangre de banco, puede estar listo en aproximadamente diez minutos. Esa diferencia importa en escenarios de trauma.
Una vez preparado, el citogel se aplica directamente sobre el sitio de sangrado. El gel sólido se integra con la malla de fibrina que el cuerpo empieza a producir, sin interferir con la química sanguínea del paciente. El resultado es un sello que es a la vez más fuerte que el natural y biológicamente compatible.
Dónde podría usarse
Las aplicaciones que el equipo de McGill tiene en mente son variadas. La primera es el control de hemorragias en emergencias: accidentes graves, traumas de guerra, sangrados internos masivos. En todos esos contextos, disponer de un material que forme un coágulo efectivo en segundos y que resista la presión del flujo sanguíneo podría salvar vidas que hoy se pierden.
La segunda es quirúrgica. Las cirugías de órganos altamente vascularizados —hígado, riñones, cirugía cardíaca— implican un manejo constante del sangrado. Un coágulo más resistente y adhesivo podría reducir el tiempo de intervención y las complicaciones postquirúrgicas.
La tercera, más específica, es el tratamiento de trastornos de la coagulación: personas con hemofilia, con deficiencias plaquetarias, o bajo tratamientos anticoagulantes que deben someterse a procedimientos invasivos. En todos esos casos, contar con un coágulo externo que no dependa del sistema de coagulación del propio paciente es una herramienta valiosa.
El camino desde un resultado en roedores hasta un tratamiento aprobado para humanos es largo: se necesitan estudios en modelos animales más grandes, ensayos de seguridad extendidos, eventualmente ensayos clínicos en fases. Pero el principio está demostrado. La química clic, que nació como una herramienta de síntesis orgánica, acaba de demostrar que puede hacer algo tan urgente como detener el sangrado en cinco segundos.
Fuente original: Nature / McGill University / Medical Xpress