La enfermedad de Parkinson se diagnostica cuando los síntomas motores ya son visibles: el temblor en reposo, la rigidez muscular, la lentitud de movimientos, la postura inclinada. Para ese momento, el daño neurológico lleva años desarrollándose. Las neuronas dopaminérgicas del cerebro medio se han estado perdiendo en silencio durante una o dos décadas antes de que el sistema nervioso no pueda compensar más y la enfermedad se vuelva detectable de manera clínica.
La pregunta que persigue a la neurología desde hace años es: ¿es posible detectar el Parkinson antes de que empiece a verse? ¿Hay algún marcador biológico que aparezca lo suficientemente temprano como para permitir intervenciones preventivas?
Un estudio publicado en abril de 2026 en Nature Medicine, liderado por investigadores del University College London (UCL) en colaboración con el INRAE francés, ofrece la respuesta más sólida hasta la fecha: sí. Y el lugar donde ese marcador se encuentra no es el cerebro, sino el intestino.
176 especies bacterianas que distinguen a los enfermos de los sanos
El equipo analizó muestras de materia fecal —que permiten perfilar con precisión la composición del microbioma intestinal— de tres grupos de participantes en el Reino Unido e Italia: 271 personas con diagnóstico de Parkinson, 43 portadores asintomáticos de una variante del gen GBA1, y 150 controles sanos. Los resultados fueron luego validados en cohortes independientes de Corea y Turquía, que sumaron otros 638 pacientes de Parkinson y 319 controles.
Lo que encontraron fue una firma microbiana clara. De las miles de especies bacterianas que pueden habitar el intestino humano, 176 mostraron diferencias significativas en abundancia entre personas con Parkinson y personas sanas. Algunas especies eran más abundantes en los pacientes; otras, en los controles. El conjunto de esas diferencias forma un perfil que, analizado en conjunto, puede distinguir entre ambos grupos con precisión estadísticamente robusta.
El hallazgo en sí mismo confirma y amplía lo que estudios anteriores más pequeños habían sugerido. Pero lo que convierte a este estudio en un avance de otra categoría es lo que ocurre con los portadores del gen GBA1.
El gen de riesgo y el intestino que ya lo sabe
El gen GBA1 —que codifica la enzima glucocerebrosidasa— es el factor genético de riesgo más común para el Parkinson. Quienes portan ciertas variantes de este gen tienen un riesgo de hasta 30 veces mayor de desarrollar la enfermedad respecto a la población general. Pero "portar el gen" no significa tener la enfermedad: muchos portadores nunca desarrollan síntomas, y quienes los desarrollan suelen hacerlo décadas después de la detección genética.
Los 43 portadores del GBA1 incluidos en el estudio no tenían ningún síntoma de Parkinson al momento del análisis. Sin embargo, sus microbiomas intestinales no se parecían a los de las personas sanas. Se parecían a algo intermedio: un perfil microbiano que se ubicaba estadísticamente entre el de los controles sanos y el de los pacientes con Parkinson establecido.
De las 176 especies que distinguen a los pacientes de los controles, 142 ya mostraban diferencias similares en los portadores asintomáticos.
El hallazgo tiene una implicación directa: los cambios en el microbioma intestinal asociados al Parkinson no son consecuencia de la enfermedad clínica ni del tratamiento farmacológico. Ocurren antes. Ocurren cuando el sistema nervioso todavía no ha manifestado ningún síntoma observable. El intestino lleva la cuenta de algo que el cerebro todavía no ha revelado.
El profesor Anthony Schapira, uno de los autores principales del estudio, lo formuló así: "Por primera vez identificamos bacterias en el intestino de personas con Parkinson que también se encuentran en aquellas con riesgo genético para la enfermedad, antes de que desarrollen síntomas."
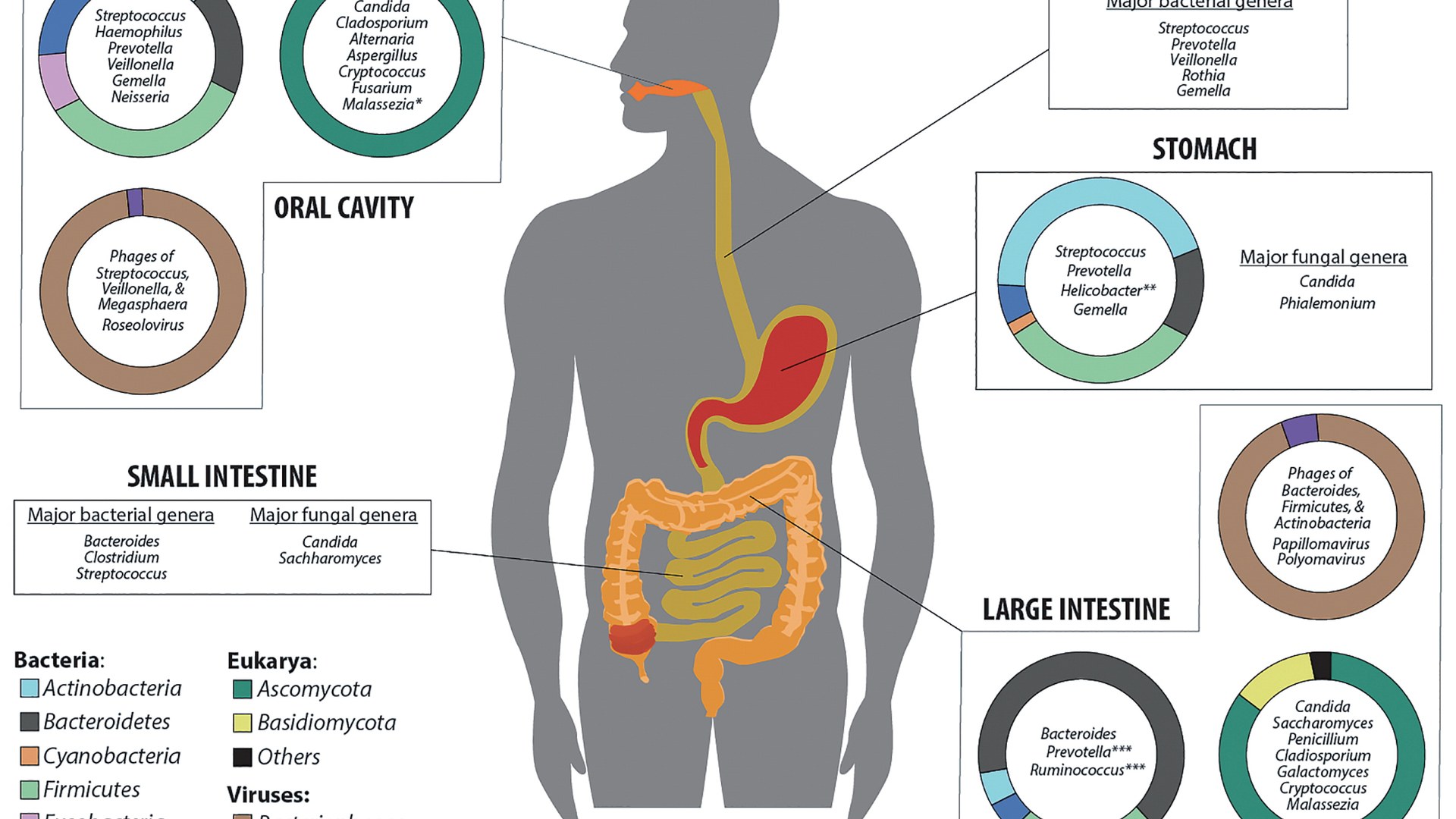
La conexión intestino-cerebro y el Parkinson
La idea de que el Parkinson podría originarse parcialmente en el intestino no es nueva en la investigación de la enfermedad. La hipótesis de Braak —formulada en 2003 por el neuropatólogo Heiko Braak— propone que la patología del Parkinson comienza en el sistema nervioso entérico (el "segundo cerebro" del intestino) y en el nervio olfativo, y desde allí asciende hacia el tronco encefálico y eventualmente a las regiones del cerebro más afectadas por la enfermedad.
Desde entonces, múltiples líneas de evidencia han reforzado esa perspectiva: personas que tuvieron vagotomías (corte del nervio vago que conecta el intestino con el cerebro) décadas antes tienen menor riesgo de Parkinson. La proteína alfa-sinucleína —que forma los cuerpos de Lewy, la lesión característica del Parkinson en el cerebro— también se acumula anormalmente en las neuronas intestinales. Estudios en ratones demostraron que inoculando alfa-sinucleína mal plegada en el intestino, la proteína viaja por el nervio vago hasta el cerebro.
Lo que el nuevo estudio agrega a ese cuadro es la identificación de cuáles bacterias específicas están implicadas. El microbioma intestinal es un actor activo, no un espectador pasivo: influye en la inflamación local del intestino, en la permeabilidad de la barrera intestinal, en la producción de metabolitos que llegan al sistema nervioso por vía sanguínea. Alteraciones en la composición bacteriana pueden generar un ambiente intestinal que favorece la acumulación y propagación de alfa-sinucleína anormal.
La dieta como variable modificable
Uno de los hallazgos adicionales del estudio apunta hacia una dirección práctica. Al analizar los datos dietéticos de los participantes, el equipo encontró que quienes reportaban seguir una dieta más variada y equilibrada —con más frutas, verduras, legumbres y granos integrales, y menos alimentos ultraprocesados— tenían menos probabilidades de presentar el perfil de microbioma asociado al riesgo de Parkinson.
La correlación no establece causalidad. No se puede afirmar que una dieta mediterránea previene el Parkinson. Pero la asociación es estadísticamente consistente, y el mecanismo es plausible: la dieta es uno de los principales determinantes de la composición del microbioma intestinal. Una dieta que favorece la diversidad bacteriana podría, en teoría, reducir la probabilidad de que se desarrolle el perfil microbiano de riesgo.
El profesor Stanislav Dusko Ehrlich, del INRAE, señaló que este resultado abre una vía de investigación concreta: "El análisis del microbioma intestinal nos puede permitir identificar individuos con riesgo de desarrollar la enfermedad de Parkinson, de manera que podamos sugerirles formas de reducir su propio riesgo, como a través de ajustes dietéticos."
Hacia un diagnóstico antes del diagnóstico
El estudio no ofrece una prueba de diagnóstico lista para usar. La transición desde un hallazgo científico hasta un test clínico validado requiere años de desarrollo, pruebas adicionales, y demostración de que el perfil microbiano predice efectivamente quiénes desarrollarán la enfermedad y quiénes no.
Pero la dirección es clara. Si el microbioma intestinal cambia de manera característica antes de que aparezcan los síntomas, y si esos cambios se mantienen como predictores robustos en múltiples poblaciones —como sugiere la validación en Corea y Turquía—, entonces el análisis de microbioma puede convertirse en un componente del diagnóstico temprano del Parkinson.
El valor clínico de ese diagnóstico temprano depende de cuándo, no de si existe. Hoy, los tratamientos disponibles para el Parkinson son sintomáticos: alivian los síntomas pero no detienen la neurodegeneración. Pero hay decenas de moléculas en desarrollo clínico que apuntan a mecanismos neuroprotectores. Si alguna de ellas demuestra eficacia, necesitará administrarse antes de que el daño neurológico sea masivo. Para eso, necesita pacientes identificados en etapas muy tempranas, idealmente antes de la aparición de síntomas motores.
El Parkinson es la segunda enfermedad neurodegenerativa más frecuente después del Alzheimer. Afecta a más de diez millones de personas en el mundo, con mayor prevalencia en personas mayores de 60 años, aunque también puede presentarse antes. En una población global que envejece, la carga de la enfermedad aumentará considerablemente en las próximas décadas.
Leer el Parkinson en el intestino antes de que llegue al cerebro es una de las apuestas más ambiciosas de la neurología preventiva. El estudio del UCL es el avance más sólido hasta la fecha en esa dirección.
Fuente original: Nature Medicine / UCL / UCL News